Частная психиатрическая клиника «Психическое здоровье»
Психиатрия – это одна из наиболее сложных и деликатных областей медицины. Сложность психиатрии обусловлена тем, что мозг – это самый сложный орган нашего тела, и наука только начинает изучать причины и механизмы болезней мозга. В то же время врачи-психиатры работают с изменениями личности и поведения человека, которые развиваются из-за психической болезни, и это очень тонкая и деликатная работа. Почему стоит доверить её именно нашей психиатрической клинике?
Авторская психиатрическая клиника
Наша клиника основана доктором наук, психиатром-психотерапевтом Виталием Леонидовичем Минутко более 20 лет назад. Виталий Леонидович составляет рекомендации по терапии и психотерапии для специалистов клиники, участвует в разработке и апробации новых методов диагностики и лечения (нейротест, набор связок для DTI, трактографии итд). Кроме того, Виталий Минутко лично консультирует пациентов стационара клиники.
Виталий Леонидович Минутко – автор 7 книг по психиатрии и психотерапии, включая книги “Депрессия”, “Шизофрения”, “Неправильное питание”, “Навязчивые состояния”, с которыми вы можете познакомиться в разделе сайта Библиотека клиники.
Виталий Леонидович также является держателем патента на психотерапевтический метод лечения зависимостей “Моделирование спонтанной ремиссии”. Подробнее об авторе нашей клиники вы можете прочитать в разделе О нас => Виталий Минутко
Какие заболевания лечат в нашей психиатрической клинике?
Мы лечим все психические заболевания: депрессию, психозы, обсессивно-компульсивные расстройства, биполярное аффективное расстройство, генерализованное тревожное расстройство и другие состояния.
В нашей клинике занимаются психическими расстройствами детского возраста: задержкой развития, задержкой речи, синдромом дефицита внимания и гиперактивности, расстройствами аутистического спектра. Ведётся приём детей в возрасте от 3 лет. Мы предлагаем большой спектр лечения детских психических расстройств без препаратов, включая микротоки, биологическую обратную связь (БОС) и нейропсихологическую коррекцию.
Для пациентов пожилого возраста мы предлагаем дистанционные консультации или выезд на дом. Мы работаем со всеми типами деменции, бредовыми расстройствами пожилого возраста, агрессией, галлюцинациями и депрессией. В исключительных случаях производится госпитализация пациентов в наш психиатрический стационар, где врач может наблюдать больного круглосуточно.
Особое внимание мы уделяем работе с подростками и молодыми людьми. В возрасте от 15 до 20 лет наиболее часто развиваются тяжёлые психические расстройства: психотические состояния, анорексия, тяжёлая депрессия с суицидальными мыслями и попытками. Вероятно, более высокий риск тяжёлых психических расстройств связан с периодом гормональных перестроек организма, которые происходят в подростковый период и период юности.
Самые современные методы диагностики психических расстройств в нашей клинике
 Эффективное лечение любого заболевания начинается с полной и качественной диагностики. Для подбора лечения в нашей психиатрической клинике мы ориентируемся на данные анализов и исследований, а не на набор симптомов, так как одинаковые симптомы могут скрывать абсолютно разные причины заболевания.
Эффективное лечение любого заболевания начинается с полной и качественной диагностики. Для подбора лечения в нашей психиатрической клинике мы ориентируемся на данные анализов и исследований, а не на набор симптомов, так как одинаковые симптомы могут скрывать абсолютно разные причины заболевания.
В нашей клинике используется весь спектр анализов и исследований мозга:
- МРТ с трактографией и воксельметрией
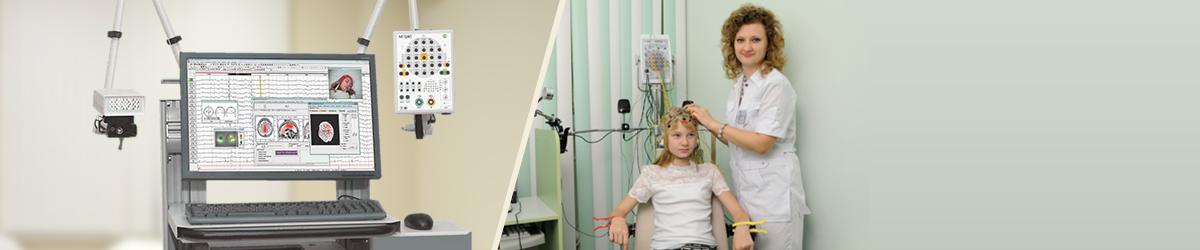
- Нейрофизиологические исследования: ЭЭГ, ночное и круглосуточное ЭЭГ, когнитивные вызванные потенциалы, реакция мозга на значимые стимулы
- Анализы на гормоны, включая мелатонин, нейростероиды
- Анализы иммунной системы, выявление нейроинфекций и аутоиммунных состояний
- Генетические исследования, включая фармакогенетику
- Нейропсихологическое и патопсихологическое исследование
- Анализы на метаболиты, аминокислоты, маркеры воспаления, оксидативного стресса итд.
Методы лечения в психиатрической клинике «Психическое здоровье»
В нашей клинике используется как медикаментозное, так и немедикаментозное лечение психических расстройств. Важной частью лечения является психотерапия и социальная реабилитация.
Медикаментозное лечение психических расстройств
 Мы стараемся избегать назначения психотропных препаратов в тех случаях, когда это возможно. Обычно пациенту назначается один препарат, в соответствии с рекомендуемым во всём мире принципом монотерапии. Назначение нескольких препаратов происходит крайне редко и на непродолжительные сроки, обычно для лечения острого состояния.
Мы стараемся избегать назначения психотропных препаратов в тех случаях, когда это возможно. Обычно пациенту назначается один препарат, в соответствии с рекомендуемым во всём мире принципом монотерапии. Назначение нескольких препаратов происходит крайне редко и на непродолжительные сроки, обычно для лечения острого состояния.
Правильно подобрать препарат помогает фармакогенетическое исследование. Чтобы точно подобрать необходимую дозу препарата, используется анализ концентрации препарата и его метаболитов в крови.
В нашей клинике стараются избегать назначения устаревших препаратов (аминазин, хлорпротиксен, неулептил-перициазин) с большим количеством побочных эффектов. Мы также отслеживаем появление новых препаратов и их регистрацию в разных странах мира. В разделе Блог сайта вы можете прочитать о новых препаратах в области психиатрии и неврологии.
Мониторинг побочных эффектов – важная часть лечения. Не секрет, что подавляющее большинство психотропных препаратов вызывают серьёзные побочные эффекты, и их необходимо отслеживать и минимизировать. Далеко не всегда эти побочные эффекты можно почувствовать, например, удлинение интервала QT сердца на ЭКГ. Врач обязательно рекомендует список анализов крови и исследований (например, ЭКГ) и график сдачи анализов, в зависимости от назначенного препарата. При обнаружении существенных нарушений, принимается решение о смене препарата.
В некоторых случаях, чтобы резко снизить дозу психотропного препарата, в нашей психиатрической клинике используется метод назального электрофореза препарата.
Немедикаментозное лечение психических расстройств
 Помимо препаратов, существуют более безопасные немедикаментозные методы лечения психических расстройств, которые мы широко применяем. ТМС, или транскраниальная магнитная стимуляция, применяется для лечения резистентных депрессий, навязчивых состояний, слуховых галлюцинаций. ТМС позволяет активировать определённые участки коры мозга или снижать их активность. ТМС включён в стандарты лечения депрессии в Англии и других странах Европы. Также мы используем в нашей клинике микротоки, или tDCS, с различными параметрами и точками приложения токов, светотерапию и БОС (биологическую обратную связь).
Помимо препаратов, существуют более безопасные немедикаментозные методы лечения психических расстройств, которые мы широко применяем. ТМС, или транскраниальная магнитная стимуляция, применяется для лечения резистентных депрессий, навязчивых состояний, слуховых галлюцинаций. ТМС позволяет активировать определённые участки коры мозга или снижать их активность. ТМС включён в стандарты лечения депрессии в Англии и других странах Европы. Также мы используем в нашей клинике микротоки, или tDCS, с различными параметрами и точками приложения токов, светотерапию и БОС (биологическую обратную связь).
Большинство немедикаментозных методов, связанных с воздействиями токов или магнитного поля, имеют противопоказания: наличие в головном мозге кист, опухолей и других нарушений, а также наличие эпи-активности на ЭЭГ.
В ряде случаев эффективно сочетание немедикаментозного метода и психотерапии, например, для стимуляции речи у детей с задержкой речи используется сочетание микротоков, которые воздействуют на центр речи, и параллельного тренинга с клиническим психологом.
Немедикаментозные методы лечения психических расстройств – это отличная альтернатива психотропным лекарствам для уязвимых групп пациентов: детей, пожилых людей, беременных женщин, пациентов с заболеваниями печени или почек.
Психотерапия и социальная реабилитация в психиатрической клинике
Качественная психотерапия – важный компонент успешного лечения психических расстройств. Психотерапия и работа с психологом важны при практически всех заболеваниях: для детей важны тренинги и нейропсихологическая коррекция, которые позволяют улучшить концентрацию внимания, обучить ребёнка планированию и контролю своей деятельности, активировать развитие интеллекта и речи. При депрессиях, тревожных расстройствах, фобиях, навязчивых состояниях, бреде важны специально разработанные типы психотерапии, направленные на коррекцию симптомов заболеваний.
Для лечения шизофрении и зависимостей необходима социальная реабилитация – постепенное возвращение пациента к нормальной жизни, работе, социальной активности.
В нашей психиатрической клинике с пациентом работают клинический и социальный психологи. Клинический психолог проводит диагностику (нейропсихологическую и патопсихологическую диагностику, исследование типа и структуры личности) и работает со снижением симптоматики болезни. Социальный психолог проводит диагностику семейной системы, бытовых и профессиональных навыков, работает с семейными проблемами, разрабатывает программу социальной реабилитации и играет ключевую роль в реабилитации пациента.
Стационар частной психиатрической клиники
В составе нашей клиники работает стационар, который находится в тихом месте Московской области, около Наро-Фоминска. Мы предлагаем краткосрочную программу диагностики в психиатрическом стационаре длительностью 10 дней и более длительную программу лечения. В цену пребывания в стационаре включены абсолютно все анализы, исследования и методы лечения, которые прописываются лечащим врачом. Вы не будете ничего дополнительно оплачивать, и вас не ждут неприятные финансовые сюрпризы в ходе лечения, так как всё уже включено в программы лечения стационара.
Наш частный психиатрический стационар совсем не похож на обычную психбольницу. В нашем психиатрическом стационаре возможно и приветствуется проживание пациентов совместно с родственниками. Все палаты одноместные. Если у пациента не наблюдается острое состояние, он может свободно гулять в бору на территории стационара, при необходимости уезжать домой или по делам. Если состояние пациента не позволяет гулять одному, врач рекомендует прогулки с санитаром. Для пациентов организуются экскурсии, творческие мастер-классы, занятия лечебной физкультурой. В клинике также предлагается массаж и посещение бассейна.
Если Вы или близкий Вам человек заболел психическим расстройством – не впадайте в отчаяние! Наша квалификация и профессиональный опыт помогут справиться с болезнью. Качественную медицинскую помощь Вы можете получить в клинике «Психическое здоровье». Наш телефон